-
Články
Top novinky
Reklama- Vzdělávání
- Témata
Top novinky
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaChronická extruze meziobratlové ploténky v thorakolumbální oblasti u chondrodystrofických plemen psů − review a klinická studie
22. 2. 2017
Autor: MVDr. Aleš Tomek, Dipl. ECVN Extruze a protruze meziobratlové ploténky (dále jen „MOP“) patří mezi nejčastější neurologická onemocnění u psů, literatura uvádí, že jde o 2 % ze všech onemocnění psů.1 Přestože je vynakládáno velké úsilí na hledání ideálního terapeutického řešení a praxe se po nich neustále ptá, zůstávají stále stejné principy léčby, které shrnuje několik přehledových článků z poslední doby.2, 3, 4, 5 Management pacienta, komunikace s klientem a terapie by tedy měly být zvládnuty! Přesto se neustále opakují chyby v průběhu řešení tohoto onemocnění.
Extruze a protruze meziobratlové ploténky (dále jen „MOP“) patří mezi nejčastější neurologická onemocnění u psů, literatura uvádí, že jde o 2 % ze všech onemocnění psů.1 Přestože je vynakládáno velké úsilí na hledání ideálního terapeutického řešení a praxe se po nich neustále ptá, zůstávají stále stejné principy léčby, které shrnuje několik přehledových článků z poslední doby.2, 3, 4, 5 Management pacienta, komunikace s klientem a terapie by tedy měly být zvládnuty! Přesto se neustále opakují chyby v průběhu řešení tohoto onemocnění.
Úvod
Problém je ve špatném pochopení patofyziologie extruze/protruze meziobratlové ploténky (přiznejme si to, mnozí z nás máme absolutně mylné představy), mnohokrát se jedná o špatnou komunikaci mezi veterinárním lékařem a majitelem, resp. veterinárním lékařem a referenčním pracovištěm, omyly děláme v rozhodnutí, zda zvolit konzervativní, nebo chirurgické řešení, a potíže máme také v rekonvalescenci a rehabilitaci.
Tento článek shrnuje informace ohledně problematiky výhřezu meziobratlové ploténky a ukazuje výsledky retrospektivní studie chondrodystrofických psů s chronickou extruzí MOP v thorakolumbální oblasti, kteří podstoupili chirurgickou dekompresi.
Anatomie a etiopatofyziologie protruze/extruze meziobratlové ploténky
U tzv. chondrodystrofických plemen (jezevčík, francouzský buldoček, pekinéz, lhasa apso, …) začne ploténka degenerovat mezi prvním a druhým rokem stáří. Probíhá na ní tzv. chondroidní degenerace – jedná se o úbytek vody, poruchu prokrvení, degeneraci chondroidních buněk a kalcifikaci (degenerovaný disk typu Hansen I).6, 7, 8, 9, 10, 11 Pokud dochází k trvalému namáhání nebo i jedinému přetížení MOP, elasticita vláken anulu se naruší a vyklenou se dorzálně do páteřního kanálu, nastává protruze. V horším případě se kontinuita anulu poruší (praskne) a jádro vyhřezne do páteřního kanálu, čímž dochází k extruzi.
U ostatních, míněno především velkých plemen psů je popsána tzv. fibroidní degenerace MOP (patologické změny se dějí primárně na vláknech anulus fibrosus). Při přetížení se anulus vyklene do páteřního kanálu a nastává protruze MOP (disk typu Hansen II). V tomto případě se klinické příznaky rozvíjejí pozvolna a mají chronický průběh (avšak lze zaznamenat i akutní exacerbaci potíží – náhlou obrnu jako výsledek dekompenzace této chronické komprese).12, 13, 14 Nové studie ukazují (a praxe mi to potvrzuje), že se rozdíly mezi degenerací typu Hansen I a II stírají, tedy i nechondrodystrofické rasy trpí na chondroidní degeneraci a opačně, lze najít jezevčíka s chronickou protruzí MOP; k extruzi MOP zase může dojít u jakéhokoliv plemene, tedy i u těch velkých.15, 16, 17
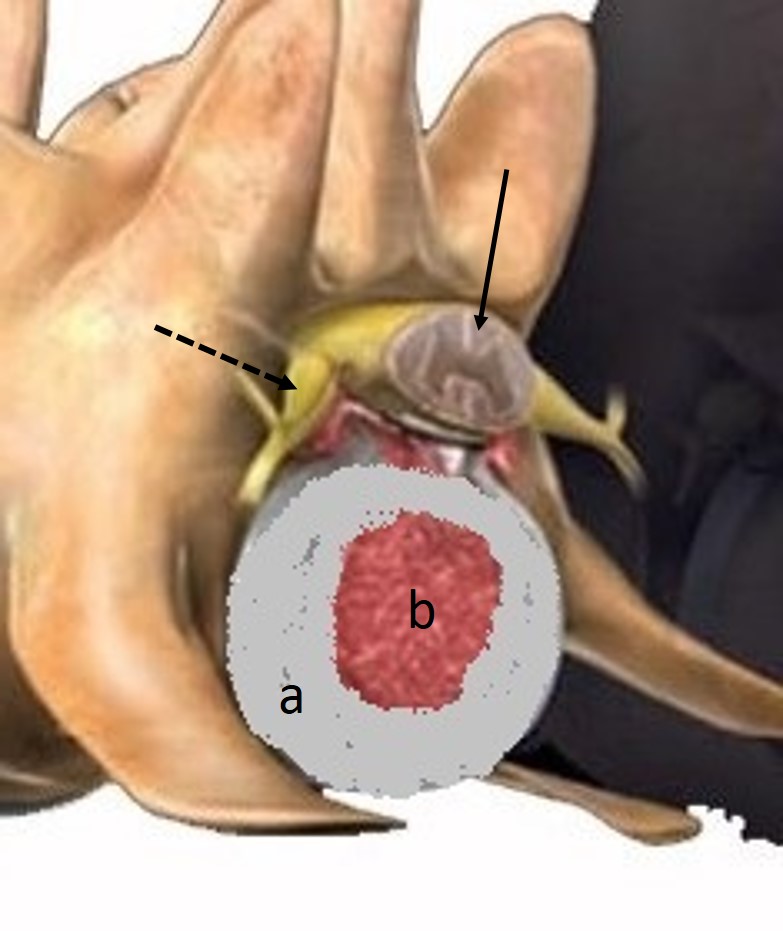
Obr. 1 Normální meziobratlová ploténka
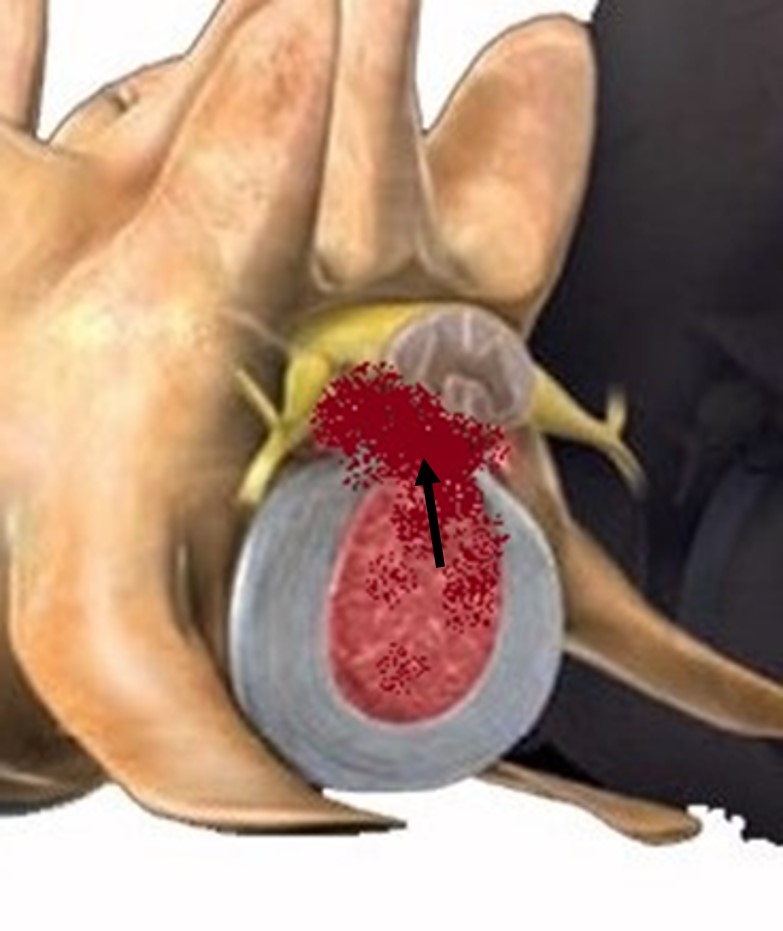
Obr. 2 Extruze
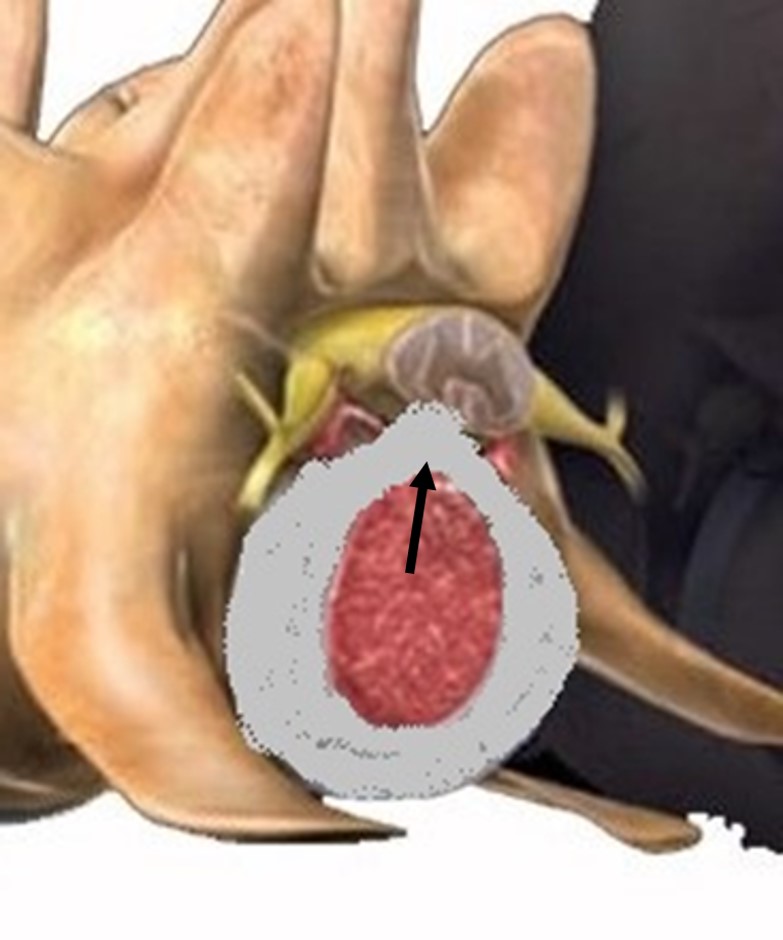
Obr. 3 Protruze
V případě extruze disku u chondrodystrofických pacientů pozorujeme u drtivé většiny jedinců perakutní či akutní nástup symptomů. Extruze MOP způsobuje trauma měkkých struktur v páteřním kanálu. Dochází ke dvěma zásadním skutečnostem: kontuzi a kompresi míchy a nervového kořene. Následuje zánětlivá reakce na cizorodý materiál v epidurálním prostoru, která je odpovědná za generaci bolesti a involuci disku.18, 19, 20, 21, 22 Zánětlivá odpověď po extruzi MOP spolu s kompresí vede k iritaci receptorů bolesti. Tyto receptory – nociceptory – se nacházejí v první třetině anulu MOP, periostu, ligamentum longitudinale dorsale, meningeálních obalech míchy a perineuriu. Bolestivost je mnohdy prvním symptomem signalizujícím patologii na MOP.
Právě v různé kombinaci komprese, kontuze a inflamatorní reakce tkví výsledek rozvinutí klinických příznaků (jejich progrese i intenzita) a diagnostického nálezu, podle toho je pak určován směr terapie a vyslovena prognóza. Konkrétně záleží na tom, jak rychle, jakým směrem, v jakém množství a do jakého místa k extruzi dojde, nakolik je mícha zhmožděná a pod tlakem, jaká je doba trvání komprese, jestli extruze způsobila krvácení, vyvinula se ischemie a v neposlední řadě jak intenzivně se rozvinula zánětlivá reakce. Podle těchto faktorů pozorujeme různou škálu klinických příznaků. Proto zobrazovací metody ukazují různou míru komprese a otoku míchy, která ale není přímo úměrná stupni obrny. Pes s úplnou obrnou po explozivní extruzi jádra disku nemusí mít výraznou kompresi, v pozadí těžkých motorických deficitů bude primárně kontuze míchy; naopak řada pacientů je ještě schopna chůze (mírná až středně těžká obrna), a zobrazovací metody přitom ukazují na výraznou kompresi míchy.
Patofyziologie výhřezu MOP: Primární poškození má jen minimální efekt na strukturální destrukci míchy. Větší význam spočívá v poškození cév, které během několika dní rozpoutá sekundární poškození tkání, tzv. vaskulární a celulární reakci. Toto vede ke ztrátě neuronů, oligodendrocytů a axonů a jejich nahrazení tkáňovou tekutinou spolu s reaktivními astrocyty.23, 24, 25, 26 Molekulárně je největším problémem vstup iontů kalcia do neuronů, oligodendrocytů, astrocytů a axonů. To vyvolá další reakci – aktivaci enzymů (kalpainů a kaspáz) způsobujících autodestruktivní pochody.27, 28 Za vstup vápníku do buněk odpovídá depolarizace jejich membrán kvůli energetickému selhání Na/K pumpy a tzv. excitotoxicitě zapříčiněné působením volného glutamátu. Následuje reakce přes volné radiály aktivované z poškozených mitochondriálních membrán vedoucí k buněčné smrti.29 Přitahovány jsou mikroglie, které opět přispívají k další ztrátě neuronů (namísto předpokládané protektivní funkce).30, 31, 32 Reaktivní astroglie se vzápětí snaží zrekonstruovat bariéru krev/mícha a vytvořením gliové jizvy brání v regeneraci axonů, což vede k jejich degeneraci.5 Dále víme, že chronickou kompresí dochází ke ztrátě axonů (Wallerova degenerace), jejíž mechanismus je vysvětlován poruchou proudění krve.
Co se děje v páteřním kanále makroskopicky? Po několika dnech dochází k organizování extrudovaného jádra, imunitní systém se snaží cizorodý materiál ohraničit – opouzdřit. V další fázi je plánovaná resorpce po dobu několika měsíců. Jestliže tento materiál v dostatečném množství komprimuje míchu nebo nervový kořen, nemusí být prognosticky výhodné ponechat nervovou soustavu svému osudu, jelikož výše uvedené patomechanismy mohou způsobit trvalé následky. Navíc pokud se extrudovaný materiál bude organizovat v blízkosti nervového kořene, zůstávají pacienti bolestiví.
Klinické příznaky, interpretace symptomů a lokalizace
Klinické vyšetření a jeho následná interpretace jsou velmi důležité. Je potřebné mít rutinně osvojený postup neurologického vyšetření vedoucí ke správné lokalizaci problému na nervovém systému. Klinickým vyšetřením stanovujeme také rozsah poškození nervové tkáně (mírná až těžká nebo úplná obrna, přítomnost hluboké citlivosti), což vede ke stanovení prognózy. Rozsah poškození má svou podstatu v neuroanatomii míchy. Obaly míchy a okolní struktury jsou protkány receptory bolesti. Dorzolaterální dráhy jsou nejsilnější, nejlépe myelinizované, tedy náchylnější k poškození, vedou senzorickou informaci – propriocepci – do mozečku a mozkové kůry; jejich ovlivněním pozorujeme ataxii, deficity propriocepce. V laterálních a ventrálních provazcích bílé hmoty se nacházejí středně myelinizovaná motorická vlákna, jež jsou poškozována ve druhé vlně – pozorujeme parézu. Jestliže dojde k zasažení tzv. fasciculus proprius (dráhy uprostřed, sousedící se šedou hmotou), budou postiženy nejtenčí nemyelinizované dráhy odpovědné za nocicepci a pacient začne na pánevních končetinách ztrácet hlubokou citlivost. Rozlišujeme stupeň postižení I−V. Při I. stupni je pacient pouze bolestivý. II. stupeň značí mírné deficity (ataxie/paréza). III. stupeň již zahrnuje středně těžkou až těžkou paraparézu. IV. stupněm je paraplegie (úplná obrna končetin) se zachovanou hlubokou citlivostí. Stupeň V pak označuje paraplegii bez hluboké citlivosti. Prognóza se tedy zhoršuje se stupněm poškození.
Výše diskutovaná kombinace jevů – komprese, kontuze a inflamatorní reakce – způsobila rozvinutí klinických příznaků. Jestliže jsme pomocí klinického vyšetření lokalizovali problém a stanovili rozsah poškození, můžeme vyslovit prognózu, rozhodnout o dalším diagnostickém postupu a určit směr terapie. V klinické praxi veterinářů stále zůstává diskutabilní najít hranici mezi kandidátem na chirurgické řešení a konzervativní terapii. Konzervativní terapii volíme u bolestivých nebo případně ještě mírně ataktických pacientů. Jedinci se středně těžkou paraparézou nebo těžším postižením, respektive pacienti, u kterých je bolestivost během několika dní konzervativně nezvládnutelná, jsou kandidáty na zobrazovací vyšetření a zvážení chirurgie, pokud se prokáže komprese míchy.
Hranice mezi dobrou a šatnou prognózou při standardně provedené neurochirurgii leží mezi pacienty s paraplegií se zachovanou hlubokou citlivosti a bez ní, tedy mezi IV. a V. stupněm.33, 34 Literatura uvádí, že II.−IV. stupeň postižení stále zajišťuje dobrou prognózu po chirurgickém výkonu v rozmezí 86−98 %. Pacienti bez hluboké citlivosti, kteří podstoupí neurochirurgický zákrok do 24 hodin, se se svými šancemi z hlediska návratu motoriky pohybují mezi 43 a 62 %. Studie jsou ale různorodé, ne vždy je interpretace hluboké citlivosti jednoznačná. Jejich shrnutí a komentáře k nim ve své práci uvádějí Levine et al.3 Na naší klinice jsou výsledky obdobné: prognóza po chirurgickém výkonu u pacientů s postižením II.−IV. stupně dosahuje 98 %, u pacientů bez hluboké citlivosti, u nichž byl zákrok proveden do 24 hodin, je úspěšnost 55 %; jestliže však byl proveden mezi 24 a 48 hodinami po ztrátě hluboké citlivosti, klesla úspěšnost na 20 %.
Diagnostika
Nativní rtg. snímek má význam pouze při podezření na diskospondylitidu, nádor obratle a po traumatu pro vyloučení fraktury/luxace obratlů. V případě výhřezu MOP však nemá žádnou diagnostickou hodnotu! Informace o kalcifikovaných ploténkách, kolabovaných intervertebrálních prostorech nebo o spondylóze pouze poukazují na degenerativní pochody v oblasti páteře. Navíc u neklidného pacienta může při polohování na rtg. stole dojít k dalšímu zhoršení. Také sedace či celková anestezie pouze pro nativní rtg. je nesmyslná, pokud se plynule nepokračuje v kontrastní myelografii, CT či MRI vyšetření. Při anestezii je v důsledku relaxace paravertebrálního svalstva a nešetrné manipulace vysoké riziko zhoršení pacienta.
Myelografie musí být vyšetřujícím technicky zvládnutelná − musí znát indikace kraniální punkce pro cervikální patologie a vědět, jak se vyvarovat komplikací. Jestliže je lokalizace v thorakolumbální oblasti, měla by být k prokázání komprese použita lumbální punkce. Kompresivní léze vyvíjí ve svém místě silný tlak, při kraniální punkci není potom možné dostat kontrastní látku kaudálněji přes místo komprese.
CT vyšetření je dostupnější metodou než MRI, rychlejší při diagnostice, avšak nevykreslí patologii na měkkých tkáních. Komplikace mohou nastat u výhřezu MOP, kde materiál není kalcifikovaný a komprese míchy není výrazná. MRI je sice dražší, avšak přebírá v diagnostice spinálních onemocnění roli ve všech případech.35, 36, 37
Je však potřeba říci, že ani v případě moderních metod, jako je MRI, není možno měnit prognostické vyhlídky. Ani MRI nedokáže odlišit, zda změna intramedulárního signálu míchy ukazuje pouze na hemoragii, otok, nebo signalizuje počínající myelomalacii.38, 39, 40, 41, 42 Osobně stále preferuji u většiny svých chondrodystrofických pacientů s podezřením na extruzi MOP myelografii. MRI přístroj, low tesla, nedokáže vždy odhalit a rozlišit akutní a chronickou extruzi disku. A plemeno jako jezevčík může mít v mnoha případech právě takovou kombinaci. Myelografická linka téměř vždy odliší akutní a chronickou kompresi.
Obr. 4 Jezevčík – myelografie, akutní extruze MOP (dlouhá šipka) Th12−13 a chronická (krátká šipka) L4−5
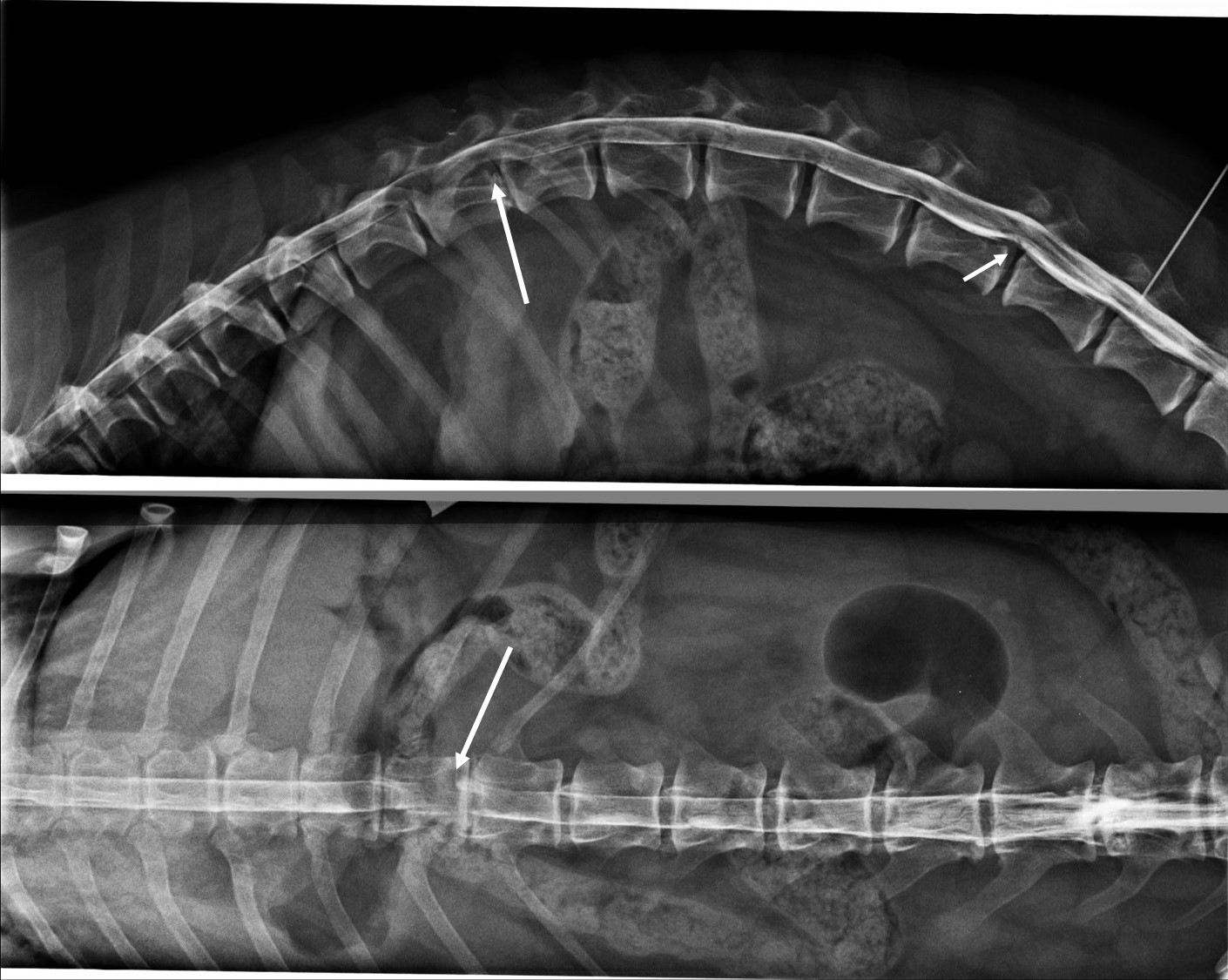
Obr. 5 Jezevčík − MRI GE sag sekvence: akutní extruze MOP (dlouhá šipka) Th13−L1 a chronická (krátká šipka) L2−3
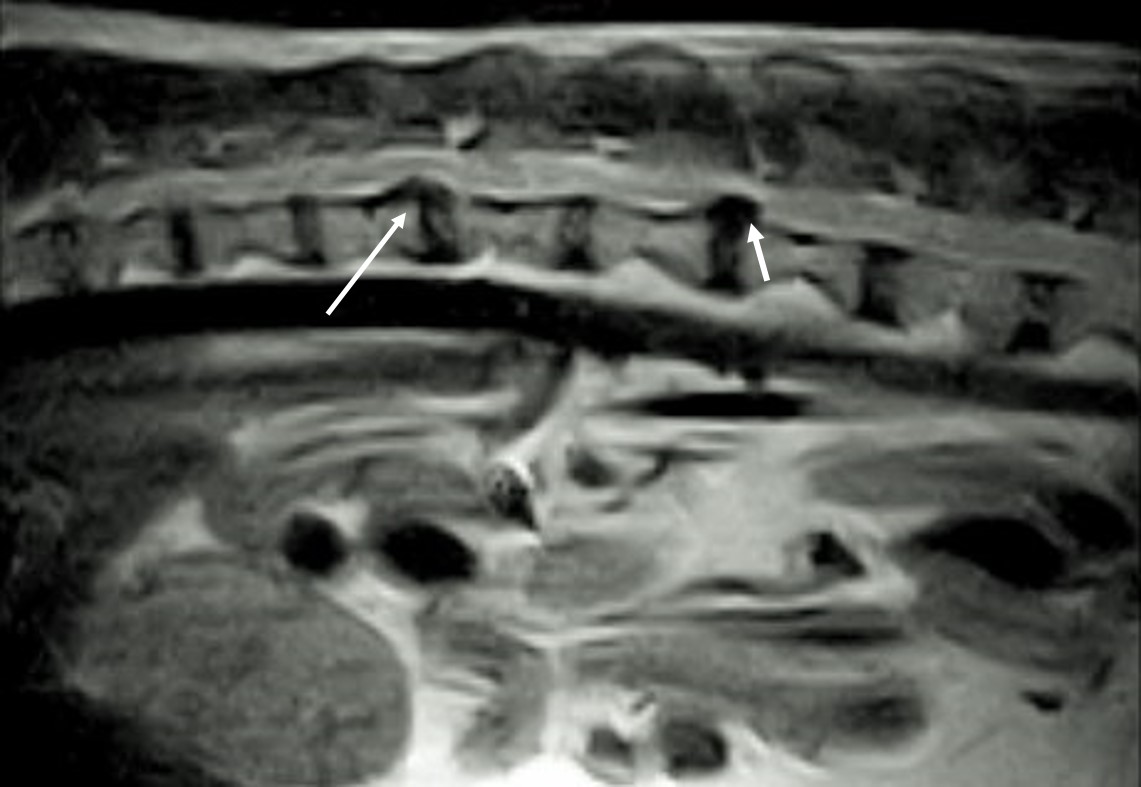
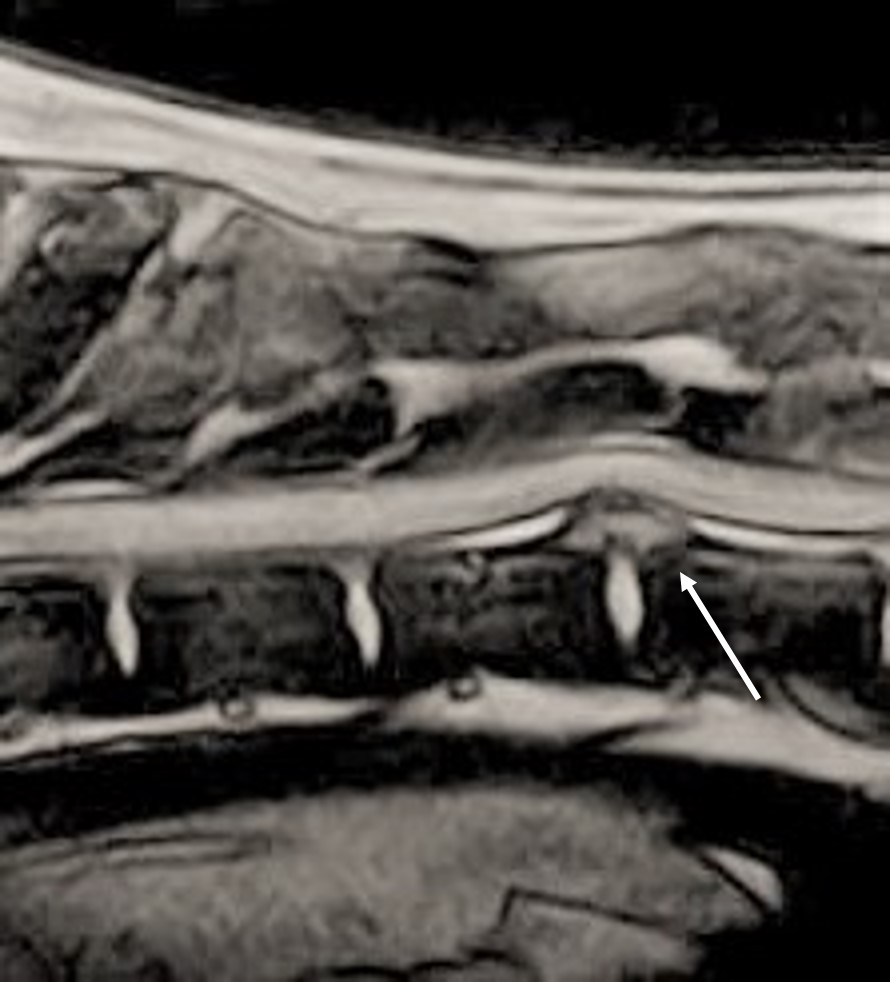
Obr. 6 Německý ovčák − MRI GE sag sekvence: chronická protruze MOP Th12−13
Terapie
Bohužel přes všechna očekávání z praxe nedošlo za posledních 15−20 let k žádné zásadní revoluci v terapii. Tím je myšleno především užití kortikoidů a jiných léků v konzervativní péči. Zvláště ve veterinární medicíně chybějí slepé randomizované studie o větším počtu jedinců. Situace je rovněž složitá v tom, že dochází ke spontánnímu zlepšení díky plasticitě nervového systému, avšak lékaři věří na „blahodárné“ účinky steroidů a nesteroidních antiflogistik.3, 5 Autoři review na základě dostupných studií z humánní medicíny nedoporučují užití methylprednisolon-sukcinátu ani jiných kortikosteroidů při akutním poranění míchy u psů, včetně extruze MOP.43, 44, 45, 46, 47, 48, 49 Tuto skutečnost loni potvrdila prospektivní placebem kontrolovaná studie u psů s herniací disku. Nebyl potvrzen jakýkoliv benefit při použití methylprednisolon-sukcinátu sodného.4 Není jednoznačně prokázán žádný neuroprotektivní efekt kortikosteroidů, naopak vedlejší doprovodné příznaky komplikují rekonvalescenci.
Principem konzervativní léčby je striktní klidový režim, management bolesti, udržení a obnovení perfuze tkání u perakutních stavů, management močového měchýře a fyzioterapie. Retrospektivní studie konzervativní léčby (klidový režim, analgezie, fyzioterapie) u pacientů s potvrzeným, respektive suspektním výhřezem MOP v krční a ThL oblasti poukazuje na 50% úspěšnost.50, 51
Standardním chirurgickým zákrokem u extruze meziobratlové ploténky v thorakolumbální oblasti je hemilaminektomie, resp. minihemilaminektomie. Lokalizaci, stranu a rozsah zákroku určuje zobrazovací diagnostika. V případě akutní extruze MOP se očekává nekomplikované odstranění volného kašovitého či chrupavčitého materiálu, který je rozprostřen volně v epidurálním prostoru.
Jako řešení chronické protruze MOP byla v posledním desetiletí zavedena korpektomie.52, 53 U ní byl prokázán efekt dekomprese na obnovení perfuze v postižené oblasti.54 V případě akutní extruze MOP je vedle dekomprese doporučována také fenestrace postiženého intervertebrálního prostoru jakožto prevence možné reextruze zbývajícího materiálu nucleus pulposus.55, 56, 57, 58
Klinická studie
Metodika
Retrospektivně byla shromážděna data o pacientech, kteří podstoupili chirurgické řešení extruze meziobratlové ploténky v oblasti thorakolumbální páteře. Jednalo se pouze o chondrodystrofická plemena psů. Celkově šlo o 381 pacientů, kteří byli léčeni na klice Jaggy Brno od roku 2008 až do června 2016. Všichni absolvovali klinické vyšetření a diagnostiku pomocí zobrazovacích metod (myelografii nebo magnetickou rezonanci, popřípadě kombinaci obou). Všichni tito pacienti následně podstoupili chirurgický zákrok, protože u nich byla prokázána komprese míchy v thorakolumbální oblasti.
Operační nález potvrdil extruzi MOP. Z těchto 381 pacientů se u 63 (16,5 %) psů jednalo o chronickou extruzi jádra MOP. Ta byla definována tak, že první klinické příznaky související s extruzí MOP trvaly minimálně 3 týdny (mezitím mohlo dojít ke zlepšení) a současně ji prokázal operační nález. Za chronický extrudovaný materiál se považoval opouzdřený materiál nacházející se v epidurálním prostoru, toto opouzdření bylo jasně identifikováno a odlišeno od anulus fibrosus (nejednalo se o protruzi anulus fibrosus), materiál komprimoval míchu, respektive nervový kořen. Všichni tito pacienti byli operováni jedním neurochirurgem (autorem článku).
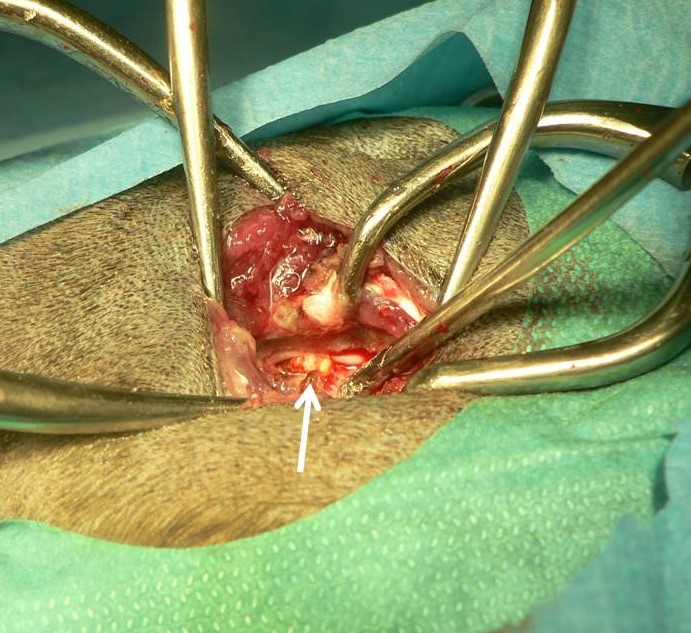
Obr. 7 Jezevčík − chronická extruze, intraoperační nález
Obr. 8a Francouzský buldoček − opouzdřený extrudovaný nukleus mezi míchou a kořenem
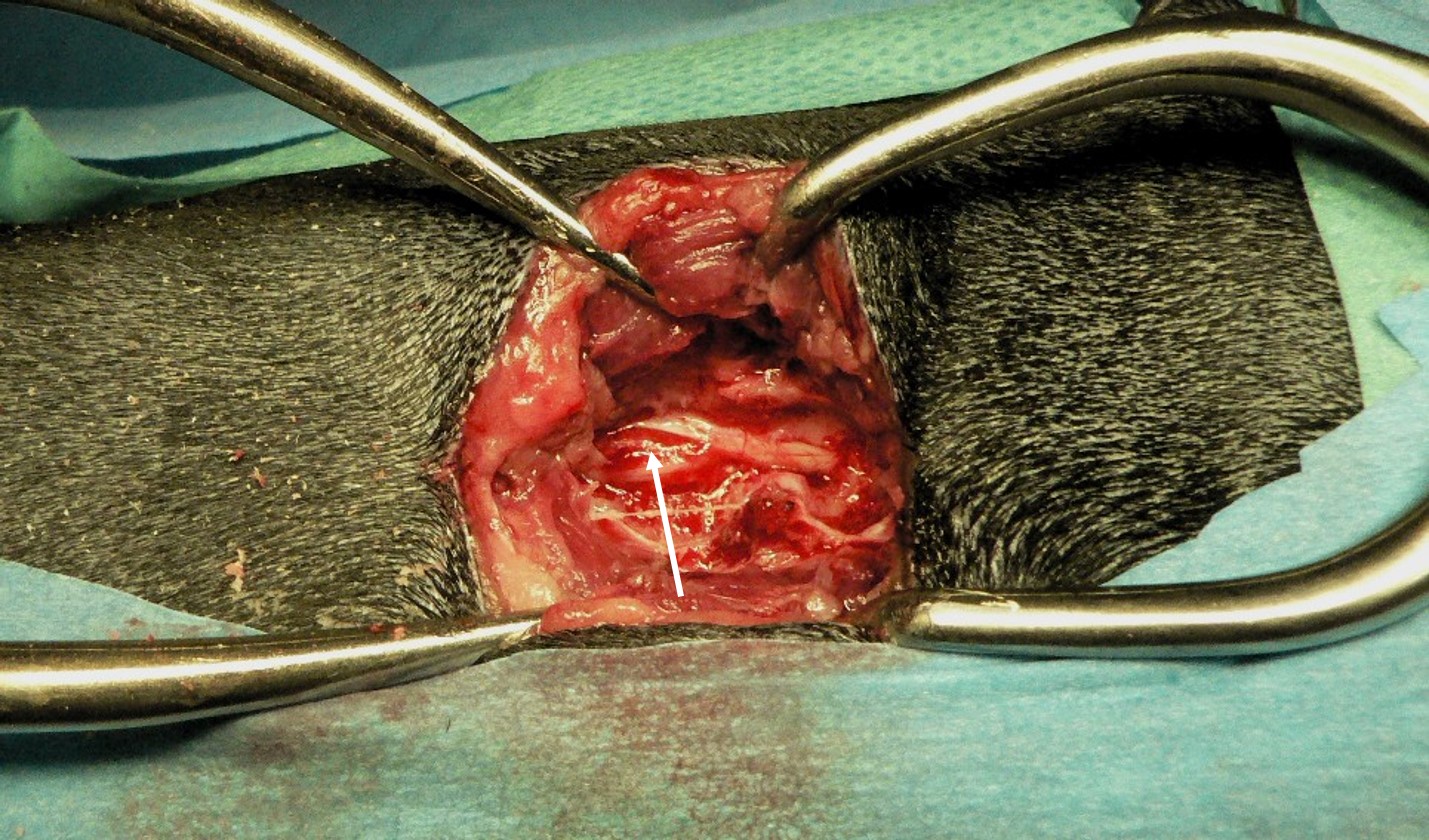
Obr. 8b Stav téhož pacienta po dekompresi
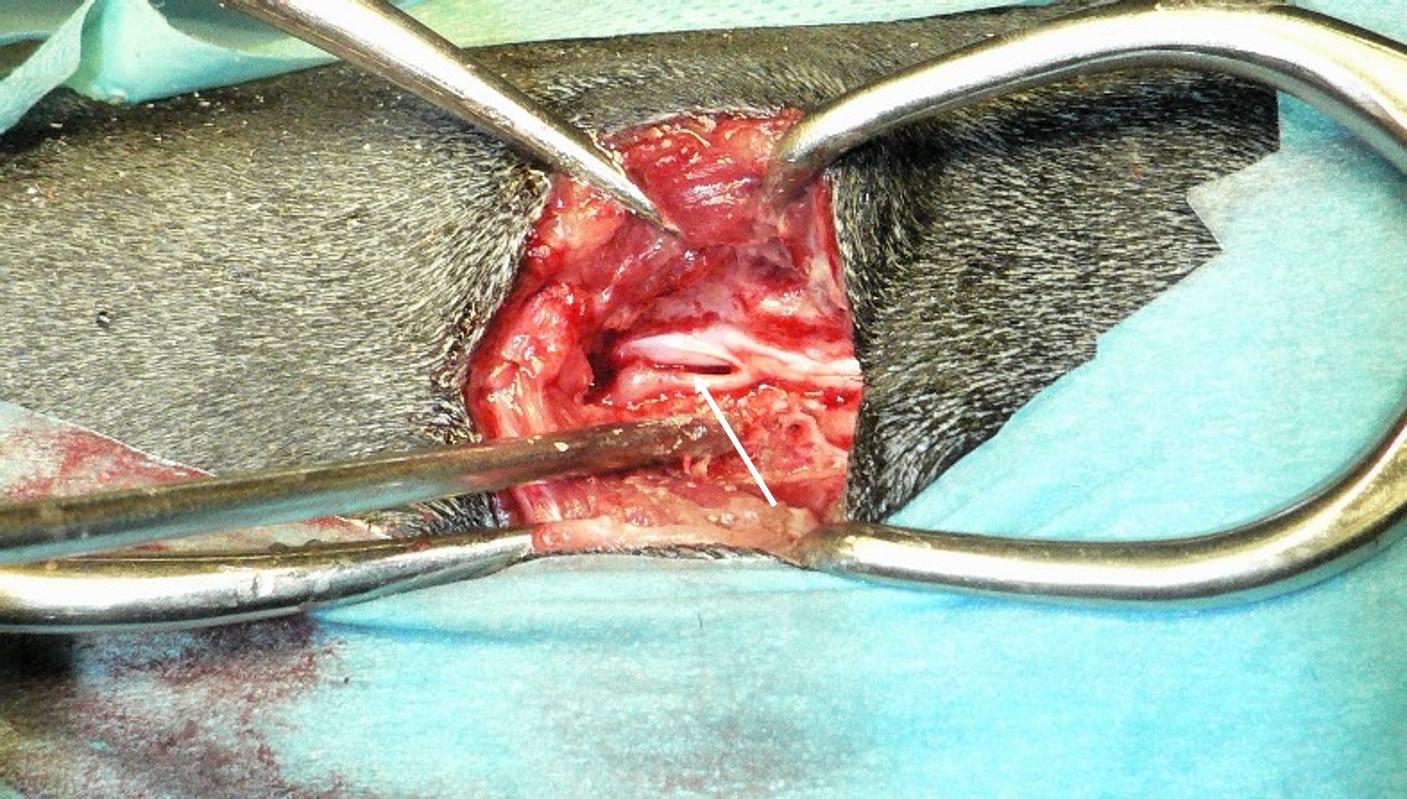
Tato data psů s chronickou extruzí byla dále zpracována − shrnuty byly údaje o plemeni, pohlaví, věku, době trvání a druhu klinických obtíží, lokalizaci, typu chirurgického výkonu (mini-/hemilaminektomie; mini-/hemilaminektomie a fenestrace; mini-/hemilaminektomie a korpektomie), klinickém stavu druhý den po zákroku, době hospitalizace a dalším průběhu rekonvalescence.
Výsledky
Mezi plemeny jasně dominovali jezevčíci (33) a také kříženci jezevčíků (11). Po dvou jednicích byli zastoupeni francouzský buldoček a pinč; ostatní (bišon, maltézák, yorkšírský teriér, čivava, kokršpaněl, pekinéz, grifonek, jack russell teriér, mops, malý knírač, havanský psík a coton de tuléar) vždy po jednom. Podíl psů (33) a fen (30) byl přibližně shodný. Věk pacientů se pohyboval mezi 3. a 12. rokem, průměr činil 8 let. Klinické potíže nejčastěji trvaly 3−4 týdny (40 psů). Zbývající pacienti trpěli potížemi v rozmezí 5−8 týdnů (9 psů), 9−12 týdnů (8), resp. více než 13 týdnů (6). Klinické příznaky − a) bolestivost a mírná paraparéza, b) středně těžká paraparéza, c) těžká paraparéza − byly pozorovány rovnoměrně, a to u 23, 21, resp. 19 psů. Pacienti s příznaky trvajícími více než měsíc měli v drtivé většině pouze mírné klinické symptomy – bolestivost, mírnou paraparézu.
Klinické a neurologické vyšetření zhodnotilo stupeň neurologických deficitů, lokalizovalo problém a indikovalo další diagnostický postup (zobrazovací metody). Nejčastěji se extruze vyskytovala v oblasti Th12/13 a Th13/L1, a to shodně vždy u 18 jedinců. Následovaly prostory L1/2 (10 psů) a Th11/12 (9). Relativně početná byla také skupina s problémy v oblasti L3/4 (6), poslední registrovaný intervertebrální prostor byl zaznamenán v L2/3 (2).
Operační zákrok byl indikován klinickým vyšetřením a výsledky myelografie, resp. MRI. Žádný pacient nedostal perioperačně kortikoidy. Zákrok byl veden jako hemilaminektomie nebo minihemilaminektomie v kombinaci s fenestrací disku či korpektomií nebo bez ní. Hemilaminektomie byla provedena u 20 psů, hemilaminektomie s fenestrací u 22 a s korpektomií u 21 pacientů. Pro fenestraci bylo rozhodnuto v případě, že přístup k materiálu byl komplikovaný, extrudovaný materiál se nacházel primárně ventrálně ve fisura ventralis míchy. Po fenestraci bylo možno z centra opouzdřeného materiálu vybavit vláknitou či chrupavčitou hmotu. Jestliže pouzdro takového materiálu bylo pevně srostlé s meningeálními plenami, nepokoušel jsem se jej kvůli manipulaci s míchou dále odstraňovat. Pokud nebylo možno materiál ani z centra odstranit nebo fenestrace nebyla postačující, provedl jsem korpektomii, při níž byl ventrálně pod extrudovaným materiálem vytvořen dostatečně velký prostor k vyjmutí alespoň částečného množství disku nebo bylo očekáváno, že se materiál po čase ventrálně usadí.
Po otevření epidurálního prostoru byl identifikován extrudovaný materiál, jeho rozsah, stupeň adheze, resp. srůstu s meningeálními plenami, uložení nervového kořene, jeho komprese, uložení venózního sinu a makroskopický stav míchy. Bylo stanoveno riziko míry manipulace s míchou. Bylo otevřeno pouzdro extrudovaného materiálu a došlo k vybavení materiálu, který byl většinou silně kaseózní až chrupavčité konzistence. Pouzdro bylo částečně odstraněno, jen ve velmi vzácných případech bylo možné odloupnout pouzdro z meningeálních plen. Krvácení z venózního sinu bylo zvládnuto výplachem bez použití jiných hemostatických prostředků. U 6 psů se jednalo o chirurgické řešení kombinace akutní a chronické meziobratlové ploténky současně na dvou různých místech.
Jestliže standardní chirurgický výkon dekomprese akutní extruze MOP trvá v rozmezí 35−45 minut, potom odstranění chronického materiálu trvalo 60−90 minut. Drtivá většina pacientů (60) byla propuštěna 5.−7. den po zákroku. Analgezie byla zabezpečena prvních 36 hodin morfinem (každých 6 hodin s. c. aplikace), 50 % pacientů dostalo nesteroidní antiflogistikum karprofen 1−3 dny po zákroku, ve 3 případech 1 týden. Fyzioterapie byla zabezpečena 1× denně masážemi a pasivními pohyby (pohyb celou končetinou, eventuálně mobilizace kloubů, protažení – strečink). Opakovaně cca 5× denně byla indikovaná asistovaná aktivní pohybová terapie (trénink fyziologického postoje a antigravitačních svalů − stání, balancování na pevné podložce, balanční plocha) a dále postupně pohybová terapie (chůze pod kontrolou, eventuálně v závěsu/s podporou pod břichem, trénink koordinace – složitý terén, překážky na překračování). Pulzní magnetoterapii jsme ordinovali u 2/3 pacientů. Klienti byli instruováni také ohledně fyzioterapie v domácím prostředí.
Pooperačně se 18 psů zlepšilo již 24 hodin po zákroku, 40 psů zůstalo první pooperační den klinicky nastejno. Dva psi byli po zákroku unilaterálně a tři bilaterálně horší. Zhoršení činilo jeden stupeň, z mírné na středně těžkou paraparézu, avšak všichni tito jedinci byli do 4 týdnů schopni se pohybovat pouze s mírnou ataxií. Do týdne jsme zaznamenali zlepšení u 50 psů. Všichni majitelé uvádějí zlepšení do 4 týdnů, žádný ze psů netrpěl chronickou bolestivostí v důsledku tohoto chirurgicky řešeného výhřezu MOP, zcela bez deficitů bylo na konci rekonvalescence (8−12 týdnů) 52 pacientů. Všichni klienti uvedli zlepšení kvality života.
Diskuse
Tato práce shrnuje anamnestická, klinická a diagnostická data o chirurgickém řešení chronické extruze meziobratlové ploténky u brachycefalických plemen psů v thorakolumbální oblasti. Studie jednoznačně odhaluje fakt, že při dobrém managementu, šetrném chirurgickém zákroku a vhodné fyzioterapii jsou tito pacienti schopni vrátit se do původního pohybového režimu s dobrou kvalitou života, jsou zbaveni chronické bolestivosti, a i pokud zůstaly patrné mírné deficity (ataxie), uváděli majitelé absolutní spokojenost s rozhodnutím podstoupit zákrok. U žádného z pacientů nedošlo k reperfuznímu poškození míchy po dekompresi ani k výraznému zhoršení v důsledku manipulace s míchou.
Pacienti byli dokonce hospitalizováni po stejnou dobu (v průměru 5−7 dnů) jako jedinci řešení v akutní fázi extruze MOP. Celková rekonvalescence po chirurgickém výkonu trvala kratší dobu než u pacientů, kteří byli paraplegičtí bez hluboké citlivosti. To nás však neopravňuje brát takováto data jako uspokojení, že na chirurgické řešení extruze MOP je dostatek času, že lze vyčkávat i více než 1−2 týdny v konzervativním režimu, který evidentně nefunguje. Naopak, studie odhaluje skutečnost (a má nás na ni upozornit), jak mnohdy v praxi špatně odhadujeme pacienty při akutním nástupu potíží, nejsme přesvědčeni o nutnosti diagnostiky, natož úspěšnosti chirurgie, zbytečně zatěžujeme tělo medikamenty, kvůli čemuž větší či menší měrou trpí samotný pacient. V neposlední řadě zatěžujeme klienta i po finanční stránce. Orientačně jsem srovnal a vyčíslil náklady u 20 pacientů, kteří podstoupili chirurgický zákrok v akutním stadiu (všichni jedinci vykazovali mírnou paraparézu až paraplegii, vždy se zachovanou hlubokou citlivostí), s 20 pacienty z této studie. Náklady od první návštěvy u veterináře až po ukončení léčby jsou u chronických pacientů cca o 5−10 tisíc korun větší.
MVDr. Aleš Tomek, Dipl. ECVN
Referenční klinika Jaggy Brno(foto: archiv autora)
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Veterinární lékař Student veterinárního lékařství Veterinární sestra
Přihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání
